Enfermedades As en Pediatria
Enfermedades As en Pediatria
Cargado por
Jose Gerardo Garcia LopezCopyright:
Formatos disponibles
Enfermedades As en Pediatria
Enfermedades As en Pediatria
Cargado por
Jose Gerardo Garcia LopezTítulo original
Derechos de autor
Formatos disponibles
Compartir este documento
Compartir o incrustar documentos
¿Le pareció útil este documento?
¿Este contenido es inapropiado?
Copyright:
Formatos disponibles
Enfermedades As en Pediatria
Enfermedades As en Pediatria
Cargado por
Jose Gerardo Garcia LopezCopyright:
Formatos disponibles
Pediatricas
ENFERMEDADES EXANTEMÁTICAS EN PEDIATRÍA
Beatriz Solís Gómez, Joaquín Duarte Calvete, Mirentxu Oyarzábal Irigoyen
Servicio de Pediatría. Hospital Virgen del Camino. Pamplona
Los exantemas son erupciones cutáneas de aparición más o menos súbita y distribución
amplia, formados por distintos elementos (máculas, pápulas, vesículas, pústulas, petequias,
habones). Es importante a la hora de valorar un exantema:
• Una buena anamnesis, buscando el agente causal (contactos con enfermos o
alergenos, fármacos, picaduras de insectos, viajes), patología de base (cardiopatías,
inmunodeficiencias, esplenectomía), forma de inicio, evolución de las lesiones y
manifestaciones acompañantes (fiebre, prurito, etc).
• Una exploración física minuciosa: tipo de lesión que predomina en el exantema,
distribución, afectación o no del estado general y signos acompañantes (adenopatías,
hepatoesplenomegalia, afectación de mucosas, artritis, meningismo, etc).
En la mayoría el tratamiento será sintomático (anti-histamínicos clásicos orales para el prurito,
hidratación, etc).
CLASIFICACIÓN
1. Exantemas purpúricos
• Infecciones:
¾ Víricas.
¾ Bacterianas: sepsis meningocócica, endocarditis.
• Vasculitis: púrpura de Schönlein-Henoch, panarteritis nodosa…
• Hemopatías: coagulopatías, trombocitopenias…
2. Máculo-papulosos
• Morbiliformes:
¾ Infecciones víricas: sarampión, rubéola, eritema infeccioso, exantema
súbito, síndrome de los guantes y calcetines (parvovirus B19), enterovirus,
adenovirus, Epstein-Barr (VEB), Citomegalovirus (CMV), hepatitis B, VIH.
¾ Infecciones bacterianas: meningococemia (fase inicial), rickettsiosis,
enfermedad de Lyme, fiebre tifoidea.
¾ Enfermedad injerto contra huésped.
¾ Artritis reumatoide juvenil…
• Escarlatiniformes:
¾ Escarlatina.
¾ Enfermedad de Kawasaki.
¾ Síndrome de shock tóxico…
3. Exantemas vesículo-ampollosos
¾ Infecciones: Herpes simple (VHS), Varicela zóster (VVZ), enfermedad
mano-pie-boca, impétigo ampolloso, síndrome de la piel escaldada.
¾ Eritema multiforme.
¾ Alteraciones metabólicas: porfiria cutánea tarda, diabetes, dermatitis
ampollosa secundaria a hemodiálisis.
4. Exantemas habonosos
¾ Reacciones alérgicas.
¾ Eritema multiforme.
5. Exantemas nodulares
¾ Eritema nodoso.
1. EXANTEMAS PURPÚRICOS
Características clínicas de riesgo de los exantemas petequiales (1)
1. Afectación del estado general: irritabilidad, letargia, tiempo de relleno capilar >2 segundos.
2. Rigidez de nuca.
3. Distribución generalizada del exantema.
4. Aumento rápido del número de petequias.
5. Tamaño de las petequias > 2mm.
ACTITUD: hemograma, hemocultivo, proteína C reactiva (PCR), punción lumbar (si el paciente
está estable). Manejo específico de la situación de sepsis, y vigilancia de la posible repercusión
hemodinámica (ver capítulo de shock).
Libro electrónico de Temas de Urgencia
Pediatricas
PÚRPURA DE SCHÖNLEIN HENOCH
Es la vasculitis más frecuente en la infancia. Se caracteriza por la aparición de un exantema
petequial simétrico y palpable en zonas declives. Además se puede acompañar de
manifestaciones articulares, gastrointestinales (principalmente dolor abdominal, ante cuya
presencia hay que descartar invaginación intestinal), renales (hematuria) o neurológicas
(menos frecuentes).
Su diagnóstico es clínico y el principal diagnóstico diferencial que se debe realizar es con
púrpuras trombocitopénicas, en las que el exantema suele ser generalizado, asimétrico y
puede ir acompañado de sangrados a otros niveles.
En lactantes existe un cuadro intermedio entre eritema multiforme y púrpura de Schönlein-
Henoch que se acompaña de edemas y se conoce con el nombre de “Edema agudo
hemorrágico del lactante”.
Actitud en Urgencias: control de tensión arterial, hemograma, amilasa/lipasa si dolor
abdominal, estudio de coagulación, orina y sedimento.
Tratamiento.
Reposo, analgesia si precisa y control en consulta (riesgo de complicaciones renales tardías).
Criterios de ingreso (2)
1. Alteración del estado general
2. Abdominalgias intensas (solicitar eco abdominal)
3. Vómitos repetidos
4. Melenas, hematemesis
5. Convulsiones
6. Afectación renal (salvo discreta hematuria)
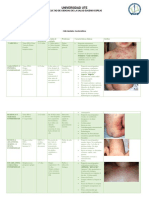
2. EXANTEMAS MÁCULO-PAPULOSOS
Contagiosidad Signos
Enfermedad Pródomos Fiebre Exantema Descamación
(*) característicos
Confluente,
Tos, coriza, progresión
Sarampión 3-5 antes y
conjuntivitis Alta Manchas de Koplick cefalocaudal, Furfurácea discreta
(Paramixovirus) 5 días después
con fotofobia puede afectar
palmas y plantas
3-7 días antes Confluente en
Rubeola Adenopatías er
hasta Catarro leve Febrícula rostro, predominio Mínima al 3 día
(Togavirus) retroauriculares
desaparición en tronco
Reticulado, afecta
Eritema
tronco, nalgas y
infeccioso No durante No
- Cara abofeteada extremidades, -
(Parvovirus B19) exantema Febrícula
respeta palmas y
plantas
Rosado, ténue,
Exantema súbito
Fiebre sin predominio en
(V. Herpes Desconocida Alta - -
foco 2-4 días tronco y
Hominis 6)
extremidades
Esplenomegalia, 20% de casos
Mononucleosis Portadores
Inespecíficos Alta adenopatías, (80% si Ampi o -
(VEB, CMV) asintomáticos
faringoamigdalitis Amoxi)
Líneas de Pastia, Micropapular
(**)
Escarlatina Amigdalitis, facies de Filatow, como “papel de Furfurácea en
(Streptococo Hasta 24h tras adenopatías, lengua lija”, pruriginoso, tronco, laminar en
Alta
grupo A, antibioticoterapia lengua aframbuesada, inicio en cuello, manos y pies, a los
eritrotoxigénico) saburral enantema palatino predominio en 3-4 días
petequial pliegues
Libro electrónico de Temas de Urgencia
Pediatricas
(*)
Tiempo referido al exantema
(**)
ESCARLATINA. Diagnóstico: Clínica+ Streptotest positivo. Tratamiento: penicilina oral 25-
50 mg/kg/día cada 12h, 10 días
ENFERMEDAD DE KAWASAKI
Agente: desconocido.
Criterios diagnósticos: (3)
Fiebre persistente de al menos 5 días de evolución y 4 de los 5 criterios siguientes:
- Inyección conjuntival bilateral no purulenta.
- Cambios bucales: labios rojos, agrietados, secos y/o lengua aframbuesada y/o eritema
orofaríngeo.
- Enrojecimiento de palmas y plantas y/o edema indurado de manos y pies y/o descamación
subungueal en dedo de guante.
- Exantema polimorfo: normalmente no pruriginoso, puede simular cualquier exantema
(urticaria o sarampión, más frecuentemente).
- Linfadenopatía cervical (> 1.5 cm), normalmente unilateral.
En lactantes < 6 meses debe sospecharse la enfermedad aunque no se cumpla todos los
criterios. Es típico en esta edad eritema intenso en la zona del pañal.
Pruebas complementarias.
- Hemograma, bioquímica, PCR y velocidad de sedimentación globular (VSG).
- Frotis faríngeo.
- Serología: VEB, CMV y Rickettsias (antes de administrar gammaglobulinas).
- Rx de tórax.
- Electrocardiograma y consulta a cardiología.
En la 2ª-3ª semana de la enfermedad se aprecia trombocitosis
Tratamiento.
• Siempre ingreso y consulta a cardiología.
• Gammaglobulinas+ AAS:
- Gammaglobulinas IV (Flebogamma®): 2 g/kg previa administración de antihistamínicos
y antitérmicos.
- Acido Acetil Salicílico (AAS): 80-100 mg/kg/día en 4 dosis, la dosis se disminuirá a las
48h de la apirexia.
3. EXANTEMAS VESICULOSOS
VARICELA.
Agente: VVZ (ADN). Contagio: desde 2 días antes de la aparición del exantema hasta la fase
de costra. Transmisión: vía respiratoria, cutánea.
Cuadro clínico.
1. Fase prodrómica (1-2 días): catarro leve.
2. Fase exantemática (3-5 días): fiebre 3-4 días y brotes sucesivos de lesiones en distinto
estadio evolutivo (maculopápulas, vesículas transparentes, costras), “exantema en
cielo estrellado”. Exantema pruriginoso que comienza en rostro o cuero cabelludo, tiene
distribución centrífuga y puede afectar mucosas. Respeta palmas y plantas. Se auto
limita en una semana.
Complicaciones.
1. Es frecuente la sobreinfección (cutánea o respiratoria) por S. pyogenes o S. aureus. Se debe
sospechar ante la reaparición de fiebre después de una primera defervescencia, un aumento
de la misma (> 39ºC) después de 3 días de enfermedad o una fiebre que se mantiene más allá
del 4º día.
- La sobreinfección cutánea puede aparecer como celulitis, escarlatina, impétigo, absceso o
linfadenitis.
- La respiratoria se debe sospechar ante: taquipnea, tos, disnea y fiebre en los días 3-5 de
la enfermedad. La etiología varicelosa es infrecuente.
2. Puede haber complicaciones neurológicas: meningitis vírica, meningoencefalitis (ataxia
febril), cerebelitis (ataxia afebril, a los 5-7 días del inicio del exantema).
3. Otras complicaciones: artritis, trombocitopenia, hepatitis subclínica, síndrome de Reye (con
AAS), diseminación visceral (inmunodeprimidos).
Tratamiento. (4, 5)
1. Domiciliario: higiene, antitérmicos (no salicilatos), antisépticos tópicos, antihistamínicos
orales, antibiótico tópico u oral en lesiones sobreinfectadas (cefadroxilo, amoxi-clavulánico…)
Libro electrónico de Temas de Urgencia
Pediatricas
2. Ingreso si hay complicaciones. En menores de 3 meses es recomendable.
En caso de sobreinfección bacteriana: cefotaxima + cloxacilina o clindamicina si hay sospecha
de afectación tóxica (hipotensión, shock, fallo multiorgánico).
• INDICACIONES DE ACICLOVIR IV (1as 72h, dosis: 30 mg/kg/día cada 8h, máx. 800
mg/día, 7-10 días)
- Inmunodeprimidos (corticoides a dosis altas > 2 mg/kg/día, valorar en estadio
inmunológico 3)
- Complicaciones: neumonía vírica, meningitis, encefalitis.
- Varicela neonatal por varicela materna 5 días antes o 2 después del parto.
• INDICACIONES DE ACICLOVIR ORAL (1as 72h, Dosis: 80 mg/kg/día cada 6h, máx. 3200
mg/día, 5 días).
- Inmunodeprimidos (quimioterapia de mantenimiento, VIH en estadio inmunológico 1-2).
- Tratamiento prolongado con salicilatos.
- Pautas cortas, intermitentes o aerosolizadas de corticoides.
- Dermatitis atópica u otras enfermedades crónicas de la piel.
- Otras patologías crónicas: cardiopatía, diabetes, enfermedad pulmonar crónica, etc.
- Niños >12 años.
HERPES ZOSTER.
Agente: VVZ.
Cuadro clínico.
Exantema vesiculoso unilateral y doloroso a lo largo de un dermatoma (generalmente torácico),
cuyas lesiones aparecen durante una semana. Previo a su aparición puede haber ya dolor en
la zona afectada (3-5 días antes), fiebre y malestar general. En niños pequeños puede ser
asintomático y en inmunodeprimidos diseminado.
Tratamiento.
1. Sintomático: analgésicos (no salicilatos) incluyendo antiepilépticos (carbamacepina,
gabapentina…).
2. Aciclovir (oral o IV) en inmunodeprimidos o grandes extensiones (ver dosis en Varicela).
ENFERMEDAD MANO-PIE-BOCA.
Agente: Coxackie virus A-16. Contagio: oral-oral, feco-oral
Cuadro clínico.
1. Fase prodrómica (1-2 días): fiebre alta y catarro leve.
2. Fase exantemática (7-10 días): úlceras en boca (respetando faringe), vesículas en
dorso de manos y pies (puede afectar a palmas y plantas).
ERITEMA MULTIFORME.
Agente: fármacos, infecciones (Mycoplasma, VHS, tuberculosis, S. pyogenes…), neoplasias
hematológicas, radioterapia, idiopático (20%).
Cuadro clínico.
Exantema urticariforme simétrico, no pruriginoso de morfología diversa siendo patognomónicas
las lesiones en diana. Afecta sobre todo a extremidades, incluyendo palmas y plantas. Puede
asociar fiebre discreta y lesiones mucosas (25%) o articulares.
Ingreso: si la afectación es extensa o se sospecha su forma mayor (Steven-Johnson),
caracterizado por afectación del estado general e importantes lesiones cutáneas y mucosas.
Libro electrónico de Temas de Urgencia
Pediatricas
BIBLIOGRAFÍA.
1. De la Torre Espí, M. Lactante con fiebre y exantema. En: Casado Flores J, Serrano A.
Urgencias y tratamiento del niño grave. Casos clínicos comentados. Madrid: Editorial
Ergon, 2005; p.35-43.
2. Guerrero-Fernández J, Suárez Otero G, Del Castillo Martín F. Erupciones y fiebre.
Enfermedades exantemáticas. En: Ruiz Domínguez JA. y cols. Manual de diagnóstico
y terapeútica en pediatría. Madrid: Editorial Publimed, 2003; p.411-426.
3. Council on Cardiovascular Disease in the Young Committee on Rheumatic Fever
Endocarditis and Kawasaki Disease American Heart Association. Diagnostic guidelines
for Kawasaki disease. Circulation 103 (2):335-336, 2001.
4. De la Torre Espí, M. Niña con fiebre y exantema. En: Casado Flores J, Serrano A.
Urgencias y tratamiento del niño grave. Casos clínicos comentados. Madrid: Editorial
Ergon, 2005; p.27-33.
5. American Academy of Pediatrics. Varicela-zoster (infecciones). En: Pickering LK, ed.
Red Book: 2003 Report of the Committee on Infectious Diseases. 26ª.ed. Elk Grove
Village, IL: American Academy of Pediatrics; 2003: p.538-549.
6. www.dermatlas.org
Libro electrónico de Temas de Urgencia
También podría gustarte
- Fármacología básica para el odontólogo: Conocimientos básicos odontológicos, #1De EverandFármacología básica para el odontólogo: Conocimientos básicos odontológicos, #1Calificación: 5 de 5 estrellas5/5 (4)
- Actividad Semana 3Documento3 páginasActividad Semana 3Rodrigo TrujilloAún no hay calificaciones
- Nematodos - DiapositivasDocumento41 páginasNematodos - DiapositivasBRAYANAún no hay calificaciones
- Quiz - Escenario 3 - PRIMER BLOQUE-TEORICO - MEDICINA PREVENTIVA - (GRUPO B04)Documento19 páginasQuiz - Escenario 3 - PRIMER BLOQUE-TEORICO - MEDICINA PREVENTIVA - (GRUPO B04)Deisy Castañeda50% (2)
- Enfermedades ExantematicasDocumento4 páginasEnfermedades ExantematicasHarold Gabriel Sanchez DelgadoAún no hay calificaciones
- Enfermedades Exantemáticas 2019 1Documento32 páginasEnfermedades Exantemáticas 2019 1Matias Z.Aún no hay calificaciones
- Enfermedades Exantemáticas de La InfanciaDocumento6 páginasEnfermedades Exantemáticas de La Infanciamela1997Aún no hay calificaciones
- Tipo de ExantemaDocumento4 páginasTipo de ExantemaPamela DeAv100% (1)
- Exant CuadroDocumento1 páginaExant CuadroSayu PadillaAún no hay calificaciones
- Enfermedades Eruptivas de La Infancia (Cuadro Comparativo) .Documento4 páginasEnfermedades Eruptivas de La Infancia (Cuadro Comparativo) .Leidy Natalia Restrepo RodriguezAún no hay calificaciones
- Enfermedades ExactemicasDocumento93 páginasEnfermedades ExactemicasEdissonJavierFiallosBAún no hay calificaciones
- RESUMEN - ExantemicasDocumento19 páginasRESUMEN - ExantemicasJesus DeNazaretAún no hay calificaciones
- Enfermedades ExantemáticasDocumento2 páginasEnfermedades ExantemáticasNaomi Lucho BetancourtAún no hay calificaciones
- ACTIVIDAD SEMANA 3 EnfermedadesDocumento5 páginasACTIVIDAD SEMANA 3 EnfermedadesMaria Camila SuarezAún no hay calificaciones
- ExantemasenpediatriaigeneralidadesyexantemasgravesDocumento42 páginasExantemasenpediatriaigeneralidadesyexantemasgravesceciliaAún no hay calificaciones
- ExantemasDocumento36 páginasExantemasalvaro vadell hanischAún no hay calificaciones
- DERMATOLOGÍA UJI PSORIASIS Y OTRAS ERITEMATO-ESCAMOSASDocumento7 páginasDERMATOLOGÍA UJI PSORIASIS Y OTRAS ERITEMATO-ESCAMOSASmonisa.espartero2Aún no hay calificaciones
- Actividad Calificable 15% Semana 3 AIEPIDocumento5 páginasActividad Calificable 15% Semana 3 AIEPIsergio bautista100% (1)
- Enfermedades Exantematicas de Origen InfecciosoDocumento28 páginasEnfermedades Exantematicas de Origen InfecciosoFrancisco BotelhoAún no hay calificaciones
- Enfermedades ExantematicasDocumento10 páginasEnfermedades ExantematicasJada Kirbak100% (1)
- pdf1.practPPI3.2023.Enfermedade Exantémicas.Documento3 páginaspdf1.practPPI3.2023.Enfermedade Exantémicas.JaneAún no hay calificaciones
- AbstracTOC. Dermatosis EritematodescamativasDocumento5 páginasAbstracTOC. Dermatosis EritematodescamativasDaniella Cortés De ArcoAún no hay calificaciones
- Comparto 'Infecto' ContigoDocumento395 páginasComparto 'Infecto' ContigoAngeles AntuñaAún no hay calificaciones
- Enfermedades ExantemáticasDocumento7 páginasEnfermedades ExantemáticasNaomi BerrellezaAún no hay calificaciones
- PEDIA Resumen P2Documento24 páginasPEDIA Resumen P2jtwc7qxvyhAún no hay calificaciones
- Derma 1Documento79 páginasDerma 1Cendi_BalbuenaAún no hay calificaciones
- CLASE PIEL Y FANERAS - DR ARNAEZ Resumen Borrador 1Documento19 páginasCLASE PIEL Y FANERAS - DR ARNAEZ Resumen Borrador 1samuelAún no hay calificaciones
- ExantematicasDocumento2 páginasExantematicasrommeacAún no hay calificaciones
- p4 PediatriaDocumento74 páginasp4 PediatriaGabriela CáceresAún no hay calificaciones
- Virus y Hongos (Alejo Palavecino)Documento10 páginasVirus y Hongos (Alejo Palavecino)maria100% (1)
- Informe Up19Documento2 páginasInforme Up19Agostina SosaAún no hay calificaciones
- DX Diferencial Enfermedades Exantematicas 189369 Downloable 215093Documento2 páginasDX Diferencial Enfermedades Exantematicas 189369 Downloable 215093Johnny MontecinosAún no hay calificaciones
- ExantemasDocumento3 páginasExantemas8xrc7jbwm7Aún no hay calificaciones
- ArtrópodosDocumento12 páginasArtrópodosGABRIEL MOCTEZUMAAún no hay calificaciones
- Tema 3. Tabla de ConjuntivitisDocumento7 páginasTema 3. Tabla de ConjuntivitismarialarreagutierrezAún no hay calificaciones
- Enfermedades EritematodescamativasDocumento12 páginasEnfermedades EritematodescamativasThalia Greis Ludeña VelardeAún no hay calificaciones
- Enfermedades ExantematicasDocumento4 páginasEnfermedades ExantematicasMauricio Ramírez100% (2)
- Enfermedades Exantematicas de La InfanciaDocumento34 páginasEnfermedades Exantematicas de La InfanciaOscarAún no hay calificaciones
- SEMINARIO Dermatosis ViralesDocumento21 páginasSEMINARIO Dermatosis Viralescarline lozadaAún no hay calificaciones
- M4. ExantemáticasDocumento10 páginasM4. ExantemáticasEvaEstebanValverdeAún no hay calificaciones
- Mi Resumen MIR DermatologíaDocumento35 páginasMi Resumen MIR Dermatologíaluis filosAún no hay calificaciones
- Tablas VirusDocumento5 páginasTablas VirusEmmanuel Hernandez ArgüelloAún no hay calificaciones
- Resumen Teoría 3Documento3 páginasResumen Teoría 3Silvia VillafuerteAún no hay calificaciones
- 3 Enfermedades ExantematicasDocumento17 páginas3 Enfermedades ExantematicasLuis PostigoAún no hay calificaciones
- Enfermedades Febriles EruptivasDocumento34 páginasEnfermedades Febriles EruptivasClodomiro Panca MendozaAún no hay calificaciones
- Enfermedades Exantematicas de La Infancia 1Documento2 páginasEnfermedades Exantematicas de La Infancia 1Ate AqueAún no hay calificaciones
- Cuadro de EnfermedadesDocumento8 páginasCuadro de EnfermedadesRodrigo MiralrioAún no hay calificaciones
- Pedia-Cuadro de ExantemasDocumento6 páginasPedia-Cuadro de ExantemasDavidAún no hay calificaciones
- IVR, EDA y ParasitosisDocumento8 páginasIVR, EDA y ParasitosisFelipe RojasAún no hay calificaciones
- Tabla Enfermedades Exantemáticas en La InfanciaDocumento10 páginasTabla Enfermedades Exantemáticas en La InfanciaOrlando Antonio Núñez VázquezAún no hay calificaciones
- Enfermedades ExantemáticasDocumento4 páginasEnfermedades ExantemáticasCristaAún no hay calificaciones
- Sarampión Varicela Rubeola: EscarlatinaDocumento1 páginaSarampión Varicela Rubeola: EscarlatinaSocorroAún no hay calificaciones
- Exantema FinalDocumento41 páginasExantema FinalHugo Arancibia EspinozaAún no hay calificaciones
- Fiebre y ExantemaDocumento19 páginasFiebre y Exantemacristiansalascs37Aún no hay calificaciones
- Lesiones Exantemáticas CuadroDocumento11 páginasLesiones Exantemáticas Cuadrojoseagaton100% (1)
- Segundo Parcial DermatologíaDocumento12 páginasSegundo Parcial DermatologíaDIANA SOFIA JUAREZ MENDOZAAún no hay calificaciones
- Tipo de ExantemaDocumento2 páginasTipo de ExantemaOscar Francisco Gonzalez CastilloAún no hay calificaciones
- Enfermedades Cutáneas Por Virus PDFDocumento2 páginasEnfermedades Cutáneas Por Virus PDFGabriela Elgueta100% (1)
- Enfermedad de las cerezas del café (CBD) ocasionada por el hongo Colletotrichum kahawae, LaDe EverandEnfermedad de las cerezas del café (CBD) ocasionada por el hongo Colletotrichum kahawae, LaAún no hay calificaciones
- Virus del Nilo Occidental ¿Estamos preparados?: Una perspectiva One HealthDe EverandVirus del Nilo Occidental ¿Estamos preparados?: Una perspectiva One HealthAún no hay calificaciones
- Bases Anatomopatológicas De La Enfermedad Quirúrgica: Tomo IiDe EverandBases Anatomopatológicas De La Enfermedad Quirúrgica: Tomo IiAún no hay calificaciones
- Patologias de Intestino GruesoDocumento16 páginasPatologias de Intestino GruesoArely V100% (1)
- Formato Control MedicoDocumento1 páginaFormato Control Medicoelver rengifo0% (1)
- Programa de Pacientes Hipertensos y DiabetesDocumento19 páginasPrograma de Pacientes Hipertensos y DiabetesKimberly FloresAún no hay calificaciones
- Patologia ObstetricaDocumento275 páginasPatologia ObstetricaGriselda Pérez AlcántaraAún no hay calificaciones
- Indicaciones de Inicio de Diálisis en Enfermedad Renal Crónica - UpToDateDocumento14 páginasIndicaciones de Inicio de Diálisis en Enfermedad Renal Crónica - UpToDateMateo De Las Salas100% (1)
- Guion de Charla ParkinsonDocumento5 páginasGuion de Charla ParkinsonTonanzin Guadalupe Olivera MolinaAún no hay calificaciones
- Linea Del TiempoDocumento5 páginasLinea Del TiempoParra Montoya Heidi LizbethAún no hay calificaciones
- 99padecimientos IndiceDocumento11 páginas99padecimientos IndiceTom Vargas Herrera100% (1)
- Triptico de Esquizofrenia Paranoide.Documento2 páginasTriptico de Esquizofrenia Paranoide.Anahi UriarteAún no hay calificaciones
- Fiebre-Guzman Caycho, Jose AntonioDocumento3 páginasFiebre-Guzman Caycho, Jose Antoniojose guzmán caychoAún no hay calificaciones
- Texto TPB I Enfermeria 2020Documento125 páginasTexto TPB I Enfermeria 2020Flores Roy100% (1)
- Mapa Conceptual Trastornos Alimenticios Ayala 1im12Documento4 páginasMapa Conceptual Trastornos Alimenticios Ayala 1im12Itzel AyalaAún no hay calificaciones
- Importancia de Las VacunasDocumento2 páginasImportancia de Las VacunasMaria MendozaAún no hay calificaciones
- Triptico Covid 19Documento2 páginasTriptico Covid 19Jairo GonzalezAún no hay calificaciones
- Cuestionario Enfermedades Exantematicas ViralesDocumento4 páginasCuestionario Enfermedades Exantematicas ViralesMileena RamosAún no hay calificaciones
- La TraqueaDocumento11 páginasLa TraqueaALISON ESQUIVELAún no hay calificaciones
- Materia Médica de Las Sales de SchüsslerDocumento13 páginasMateria Médica de Las Sales de SchüsslerDiana TascónAún no hay calificaciones
- PJ PPT en PDFDocumento28 páginasPJ PPT en PDFEnfermedades Respiratorias. Rehabilitación PulmonarAún no hay calificaciones
- PENICILINAS QUE COMO CUANDO USAR David Vargas WEB (Arrastrado)Documento1 páginaPENICILINAS QUE COMO CUANDO USAR David Vargas WEB (Arrastrado)Crismar Camila ChiangAún no hay calificaciones
- Soba BronquiolitisDocumento85 páginasSoba Bronquiolitisadell mezaAún no hay calificaciones
- Full Code 6Documento5 páginasFull Code 6Marcos Anderson Gomez CaleroAún no hay calificaciones
- Actividad 14 Etica CiudadanaDocumento3 páginasActividad 14 Etica CiudadanaLUHANA RODRIGUEZAún no hay calificaciones
- ACFrOgBcvNSWY5zV6B3KeQTrC4HqrEDSLg56YOIBBv53pEXr 6T69A-qfXquIlcOVbV9-31KzO21AM71H7k8JPHTOl1o0s nPogbkRB3OMpqNv96fKPmMuRVcb3G1gxUPWOolQCgmnEjbZQWWzWEDocumento5 páginasACFrOgBcvNSWY5zV6B3KeQTrC4HqrEDSLg56YOIBBv53pEXr 6T69A-qfXquIlcOVbV9-31KzO21AM71H7k8JPHTOl1o0s nPogbkRB3OMpqNv96fKPmMuRVcb3G1gxUPWOolQCgmnEjbZQWWzWESilvestre Arturo Coutiño RuizAún no hay calificaciones
- Yo Soy Tu SintomaDocumento3 páginasYo Soy Tu SintomaISABEL CRISTINA MANOTAS NUÑEZAún no hay calificaciones
- Trastornos Del Metabolismo Del SodioDocumento28 páginasTrastornos Del Metabolismo Del Sodiocesar estrellaAún no hay calificaciones
- Covid-19 - STC - ModificadoDocumento24 páginasCovid-19 - STC - Modificadojhosely cruz suclupeAún no hay calificaciones
- Actualizaciones en El Manejo y Prevención de La Infección Por Coronavirus SARS-CoV-2Documento134 páginasActualizaciones en El Manejo y Prevención de La Infección Por Coronavirus SARS-CoV-2Clases particulares100% (1)
- Insomnio y Sus ConsecuenciasDocumento14 páginasInsomnio y Sus ConsecuenciasSANDRA SANCHEZAún no hay calificaciones