0 calificaciones0% encontró este documento útil (0 votos)
11 vistas16 CARDIO I y DIURETICOS
16 CARDIO I y DIURETICOS
Cargado por
Estefani MarquezAcetazolamida inhibe la anhidrasa carbónica, reduciendo la presión intraocular y produciendo acidosis metabólica. Hidroclorotiazida aumenta la eliminación de sodio pero también de potasio, por lo que debe usarse con cuidado en diabéticos. Amilorida bloquea selectivamente el transporte de sodio en el túbulo contorneado distal.
Copyright:
© All Rights Reserved
Formatos disponibles
Descargue como PDF, TXT o lea en línea desde Scribd
16 CARDIO I y DIURETICOS
16 CARDIO I y DIURETICOS
Cargado por
Estefani Marquez0 calificaciones0% encontró este documento útil (0 votos)
11 vistas3 páginasAcetazolamida inhibe la anhidrasa carbónica, reduciendo la presión intraocular y produciendo acidosis metabólica. Hidroclorotiazida aumenta la eliminación de sodio pero también de potasio, por lo que debe usarse con cuidado en diabéticos. Amilorida bloquea selectivamente el transporte de sodio en el túbulo contorneado distal.
Derechos de autor
© © All Rights Reserved
Formatos disponibles
PDF, TXT o lea en línea desde Scribd
Compartir este documento
Compartir o incrustar documentos
¿Le pareció útil este documento?
¿Este contenido es inapropiado?
Acetazolamida inhibe la anhidrasa carbónica, reduciendo la presión intraocular y produciendo acidosis metabólica. Hidroclorotiazida aumenta la eliminación de sodio pero también de potasio, por lo que debe usarse con cuidado en diabéticos. Amilorida bloquea selectivamente el transporte de sodio en el túbulo contorneado distal.
Copyright:
© All Rights Reserved
Formatos disponibles
Descargue como PDF, TXT o lea en línea desde Scribd
Descargar como pdf o txt
0 calificaciones0% encontró este documento útil (0 votos)
11 vistas3 páginas16 CARDIO I y DIURETICOS
16 CARDIO I y DIURETICOS
Cargado por
Estefani MarquezAcetazolamida inhibe la anhidrasa carbónica, reduciendo la presión intraocular y produciendo acidosis metabólica. Hidroclorotiazida aumenta la eliminación de sodio pero también de potasio, por lo que debe usarse con cuidado en diabéticos. Amilorida bloquea selectivamente el transporte de sodio en el túbulo contorneado distal.
Copyright:
© All Rights Reserved
Formatos disponibles
Descargue como PDF, TXT o lea en línea desde Scribd
Descargar como pdf o txt
Está en la página 1de 3
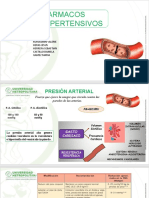
Sistema cardiovascular y renal
PATOLOGIAS CARDIOVASCULARES Estado de solvatación de Na+: sodio+ 7
moléculas de agua, por lo que el movimiento
de agua siempre está acompañado de Na+.
• Hipertensión → más prevalente
• Insuficiencia cardiaca Los diuréticos actuarán en los procesos de
mov de sodio, diurético actúa en proteínas y
• Ateroesclerosis
canales que son transportadores de sodio.
• Insuf. Coronaria (válvulas)
• Enfermedad isquémica En el TC proximal el Na+ tiende a
reabsorberse, acompañado de bicarbonato
La función cardiovascular está regulada en (HCO3-) que es degradado por la AC
dif niveles por lo que la variabilidad (anhidrasa carbónica) para que ingrese a la
terapéutica también es amplia. célula y luego transformado en HCO3-
nuevamente siendo reabsorbidos Na+ y
La PA va a ser producto del GC y la resistencia
HCO3-por el simporte.
periférica (RP), la volemia también afecta la
resistencia periférica, si disminuyo la
DIURETICOS
cantidad de agua disminuyo la RP mejorando
la eficiencia del GC. Por lo tanto, no solo
tendremos vasodilatadores o
vasoconstrictoras.
Entonces los fármacos cardiovasculares
pueden atacar algunos de estos 2 fact (GC o
RP)
PA= GC x RP
REGULACION DE LOS NIVELES DE AGUA
La nefrona (unidad funcional del riñón): se
divide en 4 , 1ra parte capsula de Bowman
(filtración), túbulo contorneado proximal, asa
de Henle, túbulo contorneado distal, túbulo
colector.
1. Inhibidores de la anhidrasa carbónica → TC
el movimiento del agua en todos los procesos
debe ser mediado por mecanismos como: proximal
Porinas que permiten el movimiento agresivo - acetazolamida (efecto diurético débil):
de agua y esto se da en lugares específicos en no se ocupa como antihipertensivo ya
el riñón como en el ducto colector del nefron. que la pérdida neta es de bicarbonato
ayudando a hacer más básica la orina,
En el resto del nefron el mov de agua debe ser haciendo más acido el plasma → útil en
acompañado de iones, particularmente Na+. alcalosis, glaucomas (reduce la presión
Energía libre: el sodio tiene mucha energía intraocular)
libre, tiende a ser reactiva y la única forma de
estabilizarlo es que se una a moléculas de
agua (7).
2. inhibidores del transportador NaKCl2→ asa de Uso clínico: en patologías que requieren más
eliminación de líquido (edema pulmonar)
Henle
espironolactona
- furosemida: diurético del asa, tiene un
efecto diurético potente ya que limita hay proteínas que están mediadas por
las utilidades terapéuticas del fármaco aldosterona y si aplico espironolactona
3. inhibidor del transportador NaCl→ disminuyen ya que las proteínas tienen un
tiempo de vida. la espironolactona tiene
- grupo tiazida→ fármaco
efecto más lento ya que impide la síntesis de
hidroclorotiazida: fármaco de entrada
las proteínas cambiando la estructura
para hipertensión
proteica del riñón por lo que si dejo de
Uno de los problemas de las FUROSEMIDAS e administrar el efecto dura más ya habría que
HIDROCLOROTIAZIDA es que en ambos se esperar a que las proteínas vuelvan a
elimina además de sodio, potasio. Pudiendo sintetizarse para reab. Na+, funciona mejor
provocar hipocalemia. cuando hay aumento de aldosterona.
4. Diuréticos ahorradores de potasio (Tcolector): RESUMEN
- Amilorida: en el TC hay un
transportador exclusivo de sodio y este Acetazolamida inhibe la AC → elimina
fármaco inhibe a este transportador, bicarbonato, produce acidosis metabólica y
disminuyendo de Na+ reduce la presión intraocular.
- Espironolactona (espironolactona): Hidroclorotiazida aumenta la glicemia por lo
bloqueo de aldosterona (antagonista). que hay que tener cuidado con diabéticos.
Aldosterona: aumenta la maquinaria proteica Amilorida tiene efecto inmediato ya que
que llevan el sodio del lumen a la sangre, bloquea un canal.
aumentando el Na+.
Espironolactona se ocupa cuando hay
Furosemida e hidroclorotiazida son los más hiperaldosteronismo.
utilizados, pero furosemida es mucho más
potente en la eliminación de agua lo que La rotura de un musculo o rabdomiólisis
puede generar: deshidratación, perdida produce necrosis y la liberación de estas
excesiva de K+, ototoxicidad. fibras dañadas y proteínas al torrente
sanguíneo llegan al riñón tapándolo y
Diurético de techo bajo: causando lesión renal aguda.
hidroclorotiazida llega
rápidamente al máx. Loxoceles laeta: araña de rincón, su veneno
pero tiene diuresis es una proteasa entonces cuando pica genera
limitada. una necrosis en el musculo produciendo
rabdomiólisis.
Uso clínico: farmaco de
entrada pq en el DIURETICOS OSMOTICOS
comienzo de la HTA los
niveles de diuresis que Manitol: Induce la apertura de porinas por
requiero son menores.
osmosis produciendo una diuresis agresiva a
Techo alto: furosemida, nivel del ducto colector.
no tiene limites a medida que aumenta la
dosis. Provocando riesgos. - Efectos adversos: náuseas, vómitos,
deshidratación, mareos.
- Uso clínico: diurético o laxantes a esta carga adrenérgica (no hay aumento de
osmóticos, rabdomiólisis, aumento de GC, pero si RP).
la presión intracraneal, glaucoma.
- Es diurético osmótico: adm.
Intravenosa
- Es Laxante osmótico: adm. oral
ANTAGONISTAS ADRENERGICOS
Las estrategias de manejo cardiovascular
fueron al bloqueo de receptor beta1 (dism
GC), pero el problema es que receptor beta1 es
parecido a beta2 no es especifico.
1ra gen: generar antagonistas no selectivos FARMACOS ADRENERCIOS Y EMBARAZO
como propanolol, bloquea beta1 y beta2 dism
GC y aumenta la RP. Uso en HTA, angina Metildopa: fármaco de primera línea ya que es
más seguro para el uso de la HTA en
2da gen: Atenolol selectivo beta1 más que b2 embarazo, si la HTA no es tratada en
limitado porque actúa solamente en corazón embarazo puede causar preeclampsia.
como arritmias, hipertensión, angina.
- Actúa a nivel adrenérgico, su sitio de
3ra gen: Carvedilol bloquea casi todos los acción es el centro vasomotor
impidiendo la liberación de
receptores, es antagonista beta1 (-GC), beta2 Noradrenalina. Bloquea el nervio vago
(impide el uso en asmáticos y diabéticos) y por lo tanto no tengo actividad
alfa 1 (vasodilatación). Es un fármaco más simpática a nivel cardiaco.
potente que el propanolol y atenolol, pero - Atraviesa barrera hematoencefálica.
hay efectos adversos en personas diabéticas - Es un agonista alfa2: autorreceptor del
y asmáticas. equilibrio de noradrenalina, la
metildopa inhibe este autorreceptor
4ta gen: como el celiprolol que es un
alfa2 de la neurona presináptica.
antagonista beta1 y agonista beta2 por lo que - Efectos adversos: hipotensión, letargo,
no afectaría a personas asmáticas, pero si a perdida de energía.
diabéticas (+glicolisis). Seguro y potente.
Angina: no llega suficiente oxígeno al
corazón.
Carvedilol: bloquea beta1 y 2 y alfa1, se ocupa
en etapas más avanzadas de afecciones
cardiovasculares ya que Impide la sobrecarga
adrenérgica cuando el corazón esta fallando,
no le llega tanta adrenalina y no aumenta la
RP, mejorando la eficiencia del latido.
La falla cardiaca implica que el corazón lata
menos, el organismo libera adrenalina, pero
el corazón al estar débil no puede responder
También podría gustarte
- Apunte Electrónico - Fundamentos Analisis CuantitativoDocumento214 páginasApunte Electrónico - Fundamentos Analisis Cuantitativojafettec20100% (1)
- Ideas Fuerza de Currículo NacionalDocumento4 páginasIdeas Fuerza de Currículo NacionalAnonymous Vxy6IQ100% (1)
- Fármacos ImportantesDocumento7 páginasFármacos ImportantesLaura AcostaAún no hay calificaciones
- DiuréticosDocumento25 páginasDiuréticosrosmery100% (2)
- Apuntes Farmacología Cardio HTADocumento4 páginasApuntes Farmacología Cardio HTAa.camila3199Aún no hay calificaciones
- ANTIHIPERTENSIVOSDocumento14 páginasANTIHIPERTENSIVOSNicole Carolina Quintero RomeroAún no hay calificaciones
- Sesion 09Documento30 páginasSesion 09fcastrobaAún no hay calificaciones
- AntihipertensivosDocumento9 páginasAntihipertensivosMariapaz Ramirez FrancoAún no hay calificaciones
- S10 - Semana 10 - BF-22Documento37 páginasS10 - Semana 10 - BF-22Jean ReyesAún no hay calificaciones
- Farmacologia Renal ActDocumento44 páginasFarmacologia Renal ActHelhestAún no hay calificaciones
- Farmacos CardiovascularesDocumento44 páginasFarmacos CardiovascularesValentinaAún no hay calificaciones
- Farmacos CardioDocumento4 páginasFarmacos CardioKATLEEN MELISSA MARRUGO FLOREZAún no hay calificaciones
- Principales Fármacos Utilizados en El Aparato CardiovascularDocumento25 páginasPrincipales Fármacos Utilizados en El Aparato Cardiovascularjulietserrano2805Aún no hay calificaciones
- Farmacologia Basica de Los Farmacos Antihipertensivos.: Farmaceutico: Taisud FiguerasDocumento35 páginasFarmacologia Basica de Los Farmacos Antihipertensivos.: Farmaceutico: Taisud Figuerasfisio.victorguarateAún no hay calificaciones
- Farmaco 02 PrimeroDocumento23 páginasFarmaco 02 Primeromaricielo.cabreraAún no hay calificaciones
- Farmacología II - Parcial 1 - ResumenDocumento16 páginasFarmacología II - Parcial 1 - Resumenma.mirandagracia.02Aún no hay calificaciones
- Cuestionario de Antihipertensivos PDFDocumento3 páginasCuestionario de Antihipertensivos PDFAbigail ÁlvarezAún no hay calificaciones
- Expo DiureticosDocumento20 páginasExpo DiureticosNicoleGómez100% (1)
- Hta - Ic - ArritmiaDocumento8 páginasHta - Ic - ArritmiaivonnetrosseroAún no hay calificaciones
- Clase 6 Cardiovascular Generalidades Diureticos Unidad 2Documento27 páginasClase 6 Cardiovascular Generalidades Diureticos Unidad 2danielaAún no hay calificaciones
- DIURETICOSDocumento6 páginasDIURETICOSAbigail M GomezAún no hay calificaciones
- Diureticos - Cap 17 - P2Documento6 páginasDiureticos - Cap 17 - P2Andrea VacaAún no hay calificaciones
- DiuréticosDocumento38 páginasDiuréticosKarly FloresAún no hay calificaciones
- Resumen Fco2 - Cat3Documento100 páginasResumen Fco2 - Cat3N zAún no hay calificaciones
- Fármaco AntihipertensivosDocumento32 páginasFármaco Antihipertensivosgabo_bknxdAún no hay calificaciones
- ANTIHIPERTENSIVOS RealDocumento60 páginasANTIHIPERTENSIVOS RealymvgarciaAún no hay calificaciones
- Farmacología de Los DiuréticosDocumento5 páginasFarmacología de Los DiuréticosMary Luisa Baldovino ManjarrezAún no hay calificaciones
- 9 - AntihipertensivosDocumento19 páginas9 - AntihipertensivosMichele AlvesAún no hay calificaciones
- Diapositivas - Tema 1 - Diuréticos - Unidad II - Farmacología II - IPAC2024Documento20 páginasDiapositivas - Tema 1 - Diuréticos - Unidad II - Farmacología II - IPAC2024Edgar Ramon Matute BlandinAún no hay calificaciones
- Farmacos AntihipertensivosDocumento6 páginasFarmacos Antihipertensivosscid100% (29)
- Sistema CardiovascularDocumento13 páginasSistema Cardiovascularpaula vegaAún no hay calificaciones
- DIURETICOSDocumento11 páginasDIURETICOSMery Silva RuizAún no hay calificaciones
- AntihipertensivosDocumento3 páginasAntihipertensivosAntonio Martinez B100% (1)
- Vasodilatadores. Nitratos-9pag-30bsDocumento5 páginasVasodilatadores. Nitratos-9pag-30bselisabetvidal21Aún no hay calificaciones
- DiureticoDocumento7 páginasDiureticoAlex RojasAún no hay calificaciones
- Unidas TodasDocumento40 páginasUnidas TodasEdgar Ramon Matute BlandinAún no hay calificaciones
- Farmacologia Del Sistema RenalDocumento4 páginasFarmacologia Del Sistema RenalKathyAún no hay calificaciones
- Drogas HipotensorasDocumento133 páginasDrogas HipotensorasClauMcClauAún no hay calificaciones
- AntihipertensivosDocumento4 páginasAntihipertensivosMicaela ObandoAún no hay calificaciones
- C03. Diuréticos: Diuréticos Del Asa O de Alto TechoDocumento3 páginasC03. Diuréticos: Diuréticos Del Asa O de Alto TechoSanty GarciaAún no hay calificaciones
- 3-Tratamiento de Las Enfermedades CardiovascularDocumento175 páginas3-Tratamiento de Las Enfermedades CardiovascularCarolina VargasAún no hay calificaciones
- Practica DiureticosDocumento3 páginasPractica DiureticosDiego Iván De La CruzAún no hay calificaciones
- Diureticos NuevoDocumento35 páginasDiureticos NuevoPablo MochilaAún no hay calificaciones
- Diapositivas - VasodilatadoresDocumento12 páginasDiapositivas - VasodilatadoresAnmelvis ValdezAún no hay calificaciones
- TEMA 4. AntihipertensivosDocumento9 páginasTEMA 4. AntihipertensivosZELMA VALVERDE LAZARO0% (1)
- DiuréticosDocumento14 páginasDiuréticosItzel ColociaAún no hay calificaciones
- VASODILATADORESDocumento37 páginasVASODILATADORESRoberto Perez HernandezAún no hay calificaciones
- Clase 5 - Farmacología Cardiovascular-1 2023 UplaDocumento48 páginasClase 5 - Farmacología Cardiovascular-1 2023 UplaKaren CedasAún no hay calificaciones
- Resumen Certamen Ii CardioDocumento17 páginasResumen Certamen Ii CardioTomas CarrilloAún no hay calificaciones
- Resumen DiureticosDocumento3 páginasResumen DiureticosNataliaAún no hay calificaciones
- Cardiovascular IDocumento11 páginasCardiovascular IMaria Pilar Monforte GasqueAún no hay calificaciones
- Parte Final-Video 37Documento7 páginasParte Final-Video 37fernando ArevaloAún no hay calificaciones
- Medicamentos AntihipertensivosDocumento30 páginasMedicamentos AntihipertensivosDANNA VALENTINA SALCEDO ROMEROAún no hay calificaciones
- TEMA-17 Gulag FreeDocumento11 páginasTEMA-17 Gulag FreeblackphoenixAún no hay calificaciones
- Diureticos 1Documento12 páginasDiureticos 1Jimy Gerson Villanueva Guerrero100% (1)
- Diuretic OsDocumento7 páginasDiuretic OsLaura OrduzAún no hay calificaciones
- Taller Fisiología Renal PDFDocumento12 páginasTaller Fisiología Renal PDFvictor alfonso bolaño chicaAún no hay calificaciones
- Farmacologia Del Aparato CardiovascularDocumento54 páginasFarmacologia Del Aparato CardiovascularGiuliana HakansonAún no hay calificaciones
- TEMA 04 - FX CardiovascularDocumento35 páginasTEMA 04 - FX CardiovascularJose Chayan AlacheAún no hay calificaciones
- Sintesis Up 6Documento51 páginasSintesis Up 6Jennifer EspitiaAún no hay calificaciones
- Farmacos AntihipertensivosDocumento4 páginasFarmacos AntihipertensivosFlor Victoria GalvanAún no hay calificaciones
- 22 Aparato DigestivoDocumento5 páginas22 Aparato DigestivoEstefani MarquezAún no hay calificaciones
- 15 SN SimpáticoDocumento4 páginas15 SN SimpáticoEstefani MarquezAún no hay calificaciones
- 14 SN ParasimpáticoDocumento6 páginas14 SN ParasimpáticoEstefani MarquezAún no hay calificaciones
- 13 RespiDocumento9 páginas13 RespiEstefani MarquezAún no hay calificaciones
- 17 Cardio IiDocumento3 páginas17 Cardio IiEstefani MarquezAún no hay calificaciones
- 12 AntineoplasicosDocumento5 páginas12 AntineoplasicosEstefani MarquezAún no hay calificaciones
- 20 Inmunoglicemiantes y TiroidesDocumento3 páginas20 Inmunoglicemiantes y TiroidesEstefani MarquezAún no hay calificaciones
- 18 Cardio IiiDocumento4 páginas18 Cardio IiiEstefani MarquezAún no hay calificaciones
- 19 AnticoagulantesDocumento4 páginas19 AnticoagulantesEstefani MarquezAún no hay calificaciones
- Trabajo Investigación AutomatasDocumento10 páginasTrabajo Investigación AutomatasCamila DavilaAún no hay calificaciones
- Reporte Practica 6 Vazquez Vazquez Ayton DamianDocumento10 páginasReporte Practica 6 Vazquez Vazquez Ayton DamianLuis MiguelAún no hay calificaciones
- Conceptos Básicos: BicodDocumento29 páginasConceptos Básicos: Bicodvalerie sayhoa barrera diazAún no hay calificaciones
- Dios Tiene Un Plan para Mi VidaDocumento7 páginasDios Tiene Un Plan para Mi VidaRafael AstwoodAún no hay calificaciones
- EscrituraDocumento2 páginasEscrituraGabicha Guapisaca CabreraAún no hay calificaciones
- Formato de Planificación Microcurricular de Unidad Por Parcial. HistoriaDocumento6 páginasFormato de Planificación Microcurricular de Unidad Por Parcial. HistoriaCLARA BEATRIZAún no hay calificaciones
- Actividad 2 - Kely Alejandra Quiros DuarteDocumento8 páginasActividad 2 - Kely Alejandra Quiros DuarteYe YeAún no hay calificaciones
- PLAN Curricular ANALITICODocumento16 páginasPLAN Curricular ANALITICOefren2710Aún no hay calificaciones
- ANEXO 1 Informe Gestión Escolar ActDocumento2 páginasANEXO 1 Informe Gestión Escolar ActJuanAún no hay calificaciones
- RODRIGUEZ ALVAREZ EDUARDO MARIO-Informe OKDocumento43 páginasRODRIGUEZ ALVAREZ EDUARDO MARIO-Informe OKEduardo Rodriguez AlvarezAún no hay calificaciones
- Ordenes de ReaccionDocumento3 páginasOrdenes de ReaccionAndy GAún no hay calificaciones
- Mi Madre Mi Mejor Amiga 01Documento12 páginasMi Madre Mi Mejor Amiga 01eternaltmAún no hay calificaciones
- El Panki y El Guerrero TripticoDocumento3 páginasEl Panki y El Guerrero TripticoBlanca Peralta CigueñasAún no hay calificaciones
- ConclusionesDocumento13 páginasConclusionesIsrael Arévalo Muñoz0% (1)
- Audiencia Inicial y Conciliación FormatoDocumento9 páginasAudiencia Inicial y Conciliación FormatoIRIS VANESSA VASQUEZ LOPEZAún no hay calificaciones
- Variación o ArregloDocumento4 páginasVariación o ArregloJorge Cristaldo100% (2)
- Balance de Materia en Una Planta de Ácido SulfúricoDocumento19 páginasBalance de Materia en Una Planta de Ácido Sulfúricojulian BetancourtAún no hay calificaciones
- Montes AtlasDocumento3 páginasMontes AtlasYefri ObandoAún no hay calificaciones
- Tratamiento de DATOS EXPERIMENTALESDocumento13 páginasTratamiento de DATOS EXPERIMENTALESSayo JuanezAún no hay calificaciones
- Maquinaria Semana 02Documento55 páginasMaquinaria Semana 02Frank Hugo Z RAún no hay calificaciones
- Radioterapia Ley de Bergonie y TribondeauDocumento3 páginasRadioterapia Ley de Bergonie y TribondeauCastañeda Reyna100% (1)
- 1942 ArticuloDocumento5 páginas1942 ArticuloIrais CastroAún no hay calificaciones
- Fallo Del Tronco Nicolas - TSJ Caba ..Documento19 páginasFallo Del Tronco Nicolas - TSJ Caba ..pabloto1Aún no hay calificaciones
- Criterios para Mejoramiento de Suelos y Calculo de EspesoresDocumento13 páginasCriterios para Mejoramiento de Suelos y Calculo de EspesoresJheison Mendoza100% (2)
- Tablas de EspecificacionesDocumento12 páginasTablas de EspecificacionesFernando VegaAún no hay calificaciones
- La Rebelión de Los Jóvenes Escritores y GötzDocumento15 páginasLa Rebelión de Los Jóvenes Escritores y GötzMicaela BeckerAún no hay calificaciones
- Administración Exitosa de ProductosDocumento4 páginasAdministración Exitosa de ProductosMyriam liliana Agudelo QuinteroAún no hay calificaciones
- Seminario de Investigación UNADDocumento34 páginasSeminario de Investigación UNADdanicoAún no hay calificaciones